Ứng dụng mô phỏng số giúp tăng hiệu quả trong phẫu thuật tim
Nguồn: Liu Jinlong-Phó Giáo sư, Khoa Phẫu thuật Tim Mạch, Trung tâm Y tế Trẻ em Thượng Hải, Thượng Hải, Trung Quốc
Việc tiên lượng dài hạn cho những em nhỏ sinh ra bị bệnh tim bẩm sinh dạng thông liên thất (hai tâm thất phải và trái bị thông nhau) phụ thuộc lớn vào vị trí của động mạch nhân tạo được ghép nối trong quá trình phẫu thuật điều chỉnh.
Trung tâm y tế nhi đồng Thượng Hải đã áp dụng mô phỏng để cá nhân hóa loại phẫu thuật này. Các nhà nghiên cứu sử dụng phần mềm tính toán động lực học chất lưu để xác định điểm ghép nối tối ưu dựa trên giải phẫu tim mạch cho từng bệnh nhân.
Điều này giúp tăng hiệu quả phẫu thuật và mang lại chất lượng sống tốt hơn cho những trẻ em thiếu may mắn này.

“Sử dụng mô phỏng chính xác kết hợp với đội ngũ bác sĩ giàu kinh nghiệm sẽ tăng tính hiệu quả trong từng giai đoạn của phẫu thuật và mang đến cho những bệnh nhân nhỏ tuổi một cuộc sống tốt hơn”
Phẫu thuật điều trị thông liên thất
Ở tim của một người bình thường, tâm thất trái sẽ bơm máu giàu oxy đi nuôi cơ thể và tâm thất phải nhận máu ít oxy (nhiều CO2) để bơm về phổi. Nhưng cứ 1000 trẻ em được sinh ra thì có khoảng 2 trường hợp tâm thất bị thông nhau.
Như vậy, máu giàu oxy và máu ít oxy sẽ bị trộn lẫn trong tâm thất, và hỗn hợp đó được bơm khắp cơ thể gây ra các triệu chứng như khó thở, suy nhược cơ thể, đầu ngón tay, ngón chân có màu xanh tím. Tình trạng này gây áp lực lớn lên tâm thất, nếu không có phẫu thuật điều chỉnh, hầu hết trẻ em sinh ra với loại rối loạn này sẽ tử vong vì suy tim trong vòng một năm sau khi sinh.
Điều trị bệnh thông liên thất gồm quá trình thay đổi lại hệ thống tuần hoàn để giảm gánh nặng lên tâm thất. Tâm thất vẫn tiếp tục bơm máu tới cơ thể, nhưng máu trở lại từ cơ thể sẽ chảy trực tiếp về phổi thông qua các mạch máu để hấp thu oxy trước khi đi tới tâm thất và lặp lại quá trình.
Quá trình phẫu thuật được thực hiện qua từng giai đoạn. Giai đoạn đầu tiên, cần thiết với hầu hết các trẻ sơ sinh bị bệnh thông liên thất là cân bằng lưu lượng máu, như vậy một lưu lượng máu tương đương nhau sẽ chảy tới cơ thể và phổi (quá trình Norwood).
Giai đoạn thứ hai được gọi là: quá trình phẫu thuật Glenn hai hướng, những mạch máu dẫn máu từ đầu và phần cơ thể trên - gồm tĩnh mạch chủ trên nằm bên trái và phải (LSVC và RSVC) - được cắt khỏi tim và nối trực tiếp với động mạch phổi (PA) để cung cấp máu cho phổi.
Việc này giúp giảm áp lực mà tâm thất phải gánh chịu. Giai đoạn thứ 3 được gọi là kết nối hoàn toàn với phổi (TCPC) hoặc giai đoạn Fontan, mạch máu đưa máu trở về tim từ phần dưới cơ thể - tĩnh mạch chủ dưới (IVC) - sẽ được cắt và ghép trực tiếp tới động mạch phổi.
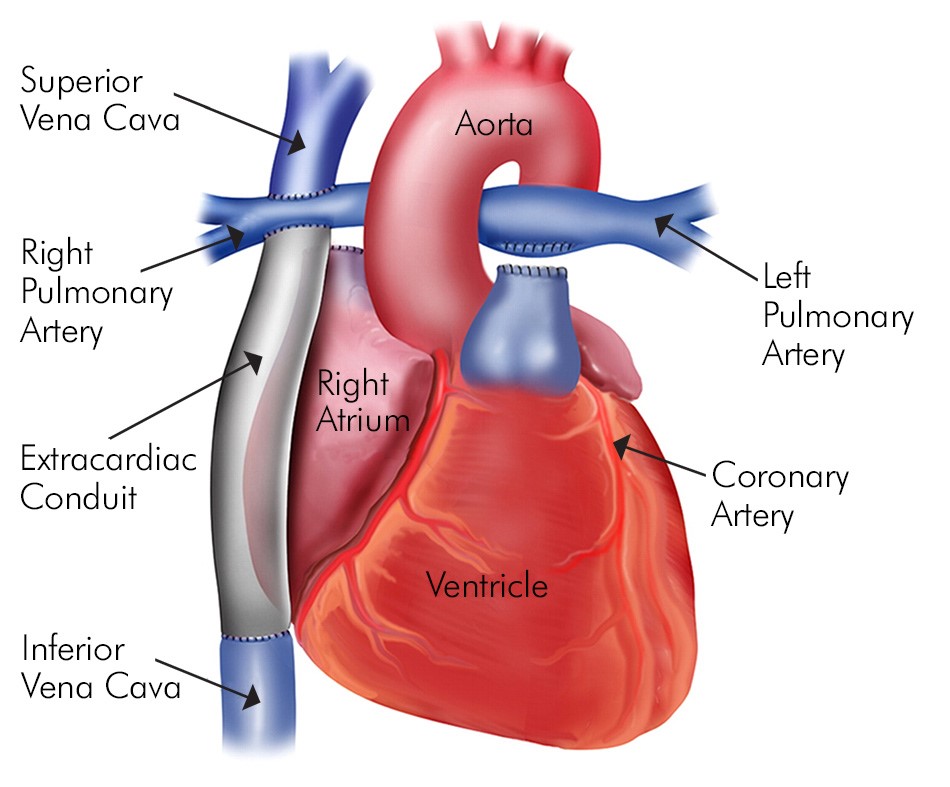
Tim sau khi thực hiện quy trình phẫu thuật điều chỉnh Glenn và TCPC
Những nghiên cứu lâm sàng đã chỉ ra một sự thay đổi đáng kể về tỉ lệ bệnh nhân sống lâu hơn và chất lượng sống tốt hơn sau khi thực hiện các giai đoạn trong phẫu thuật này. Lí giải cho sự cải thiện đó là các bác sĩ phẫu thuật có thể linh hoạt trong việc ghép nối các tĩnh mạch chủ trên trái, phải và tĩnh mạch chủ dưới tới các điểm khác nhau trên động mạch phổi.
Việc tìm ra điểm ghép nối nào sẽ tác động tốt nhất cho từng bệnh nhân cụ thể đặc biệt phụ thuộc vào cấu trúc tim của họ và những biến đổi làm ảnh hưởng tới kiểu dòng chảy trong các tĩnh mạch. Những mô hình dòng chảy này lần lượt có ảnh hưởng lớn tới hiệu năng làm việc của phổi và áp lực được đặt lên tâm thất.
Kết quả điều trị mang lại cho từng bệnh nhân
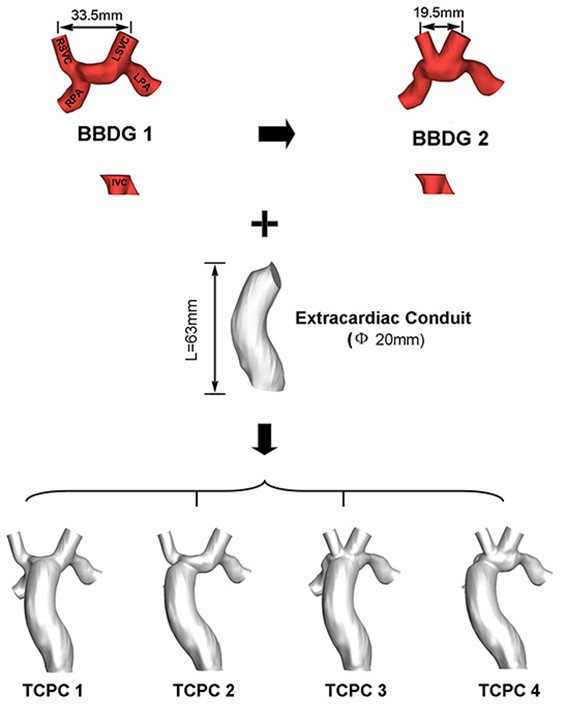
Các điểm ghép nối từ tĩnh mạch lớn đến động mạch phổi đã được thay đổi trong bốn mô hình khác nhau được phát triển trong nghiên cứu này
Hiện tại, các bác sĩ phẫu thuật vẫn chưa có một phương pháp nào để xác định hiệu quả của các điểm ghép nối khác nhau đối với sức khỏe lâu dài của những bệnh nhân. Việc các nhà nghiên cứu tại trung tâm y tế nhi đồng Thượng Hải sử dụng tính toán động lực học chất lưu (CFD) để thực hiện mô hình hóa phẫu thuật, dựa trên thông số giải phẫu tim và mạch máu của từng bệnh nhân, từ đó tính toán trước các vị trí khác nhau có thể nối với động mạch phổi.
Tiếp theo, họ có thể so sánh sự tiêu hao năng lượng và hiệu suất năng lượng trên miền của dòng chảy để xác định được hình dạng ghép nối sẽ mang lại hiệu suất năng lượng tốt nhất cho từng bệnh nhân riêng biệt. Để tính toán hiệu suất năng lượng, các bác sĩ chia tổng năng lượng ra khỏi miền dòng chảy tới hai đường ra cho tổng năng lượng hệ thống nhận được qua van ba lá.
Trong một nghiên cứu gần đây, các nhà nghiên cứu thực hiện chụp cộng hưởng từ trên một bé trai 5 tuổi bị tim bẩm sinh dạng thông liên thất và đã trải qua phẫu thuật Glenn. Các bác sĩ phụ trách đang lên kế hoạch để thực hiện phẫu thuật Fontan (TCPC).
Hình ảnh cộng hưởng từ của cậu bé được nhập vào phần mềm Materialise Mimics® để tái dựng lại kết cấu 3D của hệ thống mạch máu. Mô hình này sẽ được sử dụng để thực hiện phẫu thuật ảo dựa trên những thiết lập từ trước.
Đầu tiên, quá trình Glenn thứ hai đã được thực hiện ảo bằng cách dịch chuyển điểm ghép nối của tĩnh mạch trái và tĩnh mạch phải tới gần động mạch phổi hơn. Sau đó, hai phẫu thuật Fontan khác nhau sẽ được thực hiện trên hai mô hình của các điểm ghép nối khác nhau với tĩnh mạch chủ dưới.
Kết quả đạt được đó là bốn mô hình hình học khác nhau được tạo ta, mỗi mô hình được dựa vào các kiểu ghép nối khác nhau nhằm phục vụ cho giai đoạn phẫu thuật Glenn và Fontan.
Các nhà nghiên cứu đã xuất dữ liệu của 4 mô hình trên dưới định dạng STL để có thể nhập vào phần mềm ANSYS Workbench. Một lưới tứ diện được khởi tạo ở trung tâm miền ghép nối và năm lớp lưới lăng trụ được điều chỉnh phù hợp với biên được tạo ra tại khu vực gần vách ngăn để tăng độ mịn của lưới.
Nhờ đó các chuyển động của lưu chất có thể được xác định tại khu vực quan trọng đó.
Lưu lượng dòng chảy của máu đo được bằng hình ảnh cộng hưởng từ tại mỗi mạch máu chảy vào động mạch phổi được áp đặt giống như các điều kiện biên. Họ đặt một điều kiện biên áp lực tĩnh tại đường ra của động mạch phổi trái và đặt 5 điều kiện áp lực tĩnh khác nhau tại đường ra của động mạch phổi phải.
Từ đó có thể thay đổi tỉ lệ dòng chảy tương đối giữa động mạch trái và phải.
Tỉ lệ dòng chảy được thay đổi theo các tỉ lệ khác nhau (45:55, 50:50, 55:45 và 60:40) bởi vì sức kháng của mạch máu khác nhau giữa động mạch phổi trái và động mạch phổi phải dẫn đến mức độ sự chênh lệch về thể trạng giữa các bệnh nhân sau phẫu thuật.
Nhóm nghiên cứu tính toán năng lượng tiêu hao trong mỗi mô phỏng dựa trên áp lực tĩnh, tốc độ và cường độ dòng chảy trên tiết diện từng mạch của 5 mạch máu.
Xác định một phẫu thuật lý tưởng
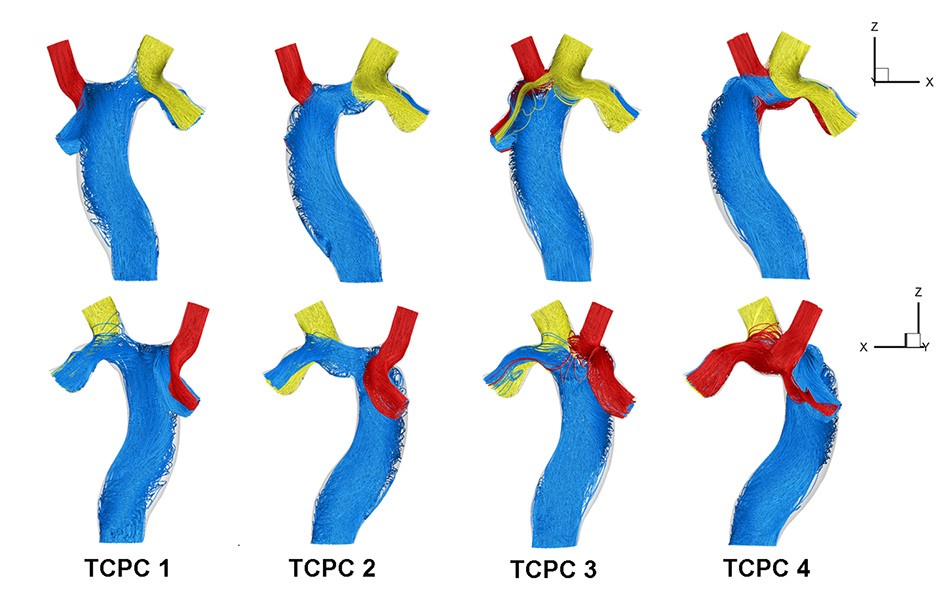
Vận tốc dòng chảy khác nhau trong bốn mô hình thể hiện hướng của dòng chảy.
Mỗi dòng chảy vào được thể hiện bằng màu sắc khác nhau.
Kết quả chỉ ra rằng năng lượng tiêu hao ít nhất và hiệu quả cao nhất đạt được tại kiểu hình dạng ghép nối TCPC 2, trong khi TCPC 4 tốn nhiều năng lượng nhất cũng như hiệu quả kém nhất, TCPC 1 và TCPC 3 nằm ở giữa. Việc thay đổi tỉ lệ áp lực của dòng chảy ở phổi (LPA:RPA) không ảnh hưởng đến kết quả xếp hạng của các tùy chọn phẫu thuật TCPC.
Tuy nhiên, nó có ảnh hưởng lớn tới mối tương quan giữa các kết quả của những tùy chọn trên. Ví dụ, sự tiêu tốn năng lượng là nhỏ nhất khi tỉ lệ LPA:RPA là 50:50 tại phẫu thuật TCPC 1 và TCPC 3. Tuy nhiên, tại TCPC 2 và TCPC 4, mức độ tiêu hao năng lượng tại vùng dòng chảy tiếp tục giảm khi tỉ lệ áp lực tại động mạch phổi bên phải được gia tăng.
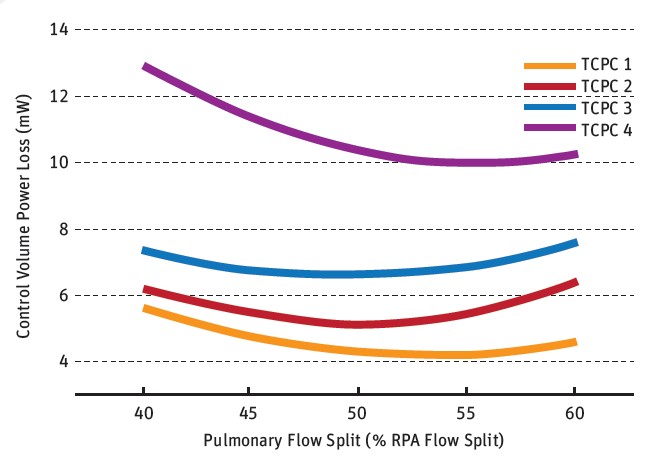
Năng lượng tiêu hao cho bốn dạng hình học khác nhau và sự phân chia dòng chảy
Kết quả phân tích dòng chảy giúp giải thích tại sao các mẫu khác nhau cho ra kết quả như vậy. Ví dụ, kết quả chỉ ra rằng điểm ghép nối sử dụng tại TCPC 1 tạo ra sự tương tác dòng chảy giữa tĩnh mạch chủ dưới và tĩnh mạch chủ trên nằm bên trái, tạo ra sự rối loạn làm tiêu tốn năng lượng.
Tuy nhiên, khi điểm nối được di chuyển đến TCPC 2, không có sự rối loạn nào ở khu vực này. Các nhà nghiên cứu rút ra rằng các dòng chảy từ tĩnh mạch chủ trên trái và tĩnh mạch chủ trên phải không được tương tác với tĩnh mạch chủ dưới để tránh việc tương tác gây ra tiêu hao năng lượng.
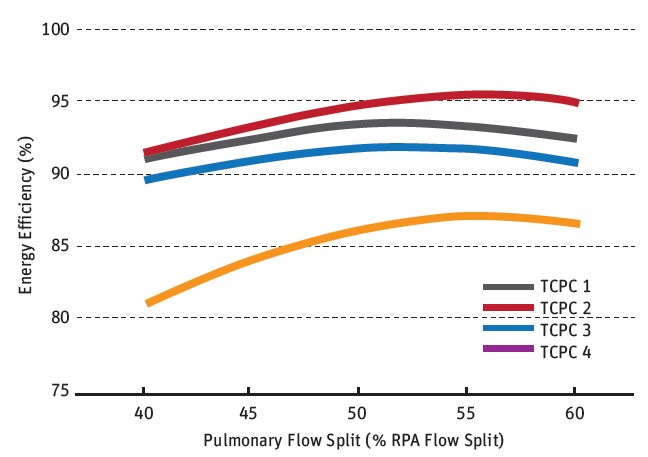
Hiệu suất năng lượng cho bốn dạng hình học khác nhau và sự phân chia dòng chảy
Dựa trên kết quả mô phỏng, các nhà nghiên cứu thuộc trung tâm y tế nhi đồng Thượng Hải gợi ý rằng nên triển khai phẫu thuật TCPC thứ 2 trên bệnh nhân đó. Một khi các nhà nghiên cứu đã tối ưu hóa được quá trình phẫu thuật, họ sẽ in một mô hình 3D của mẫu phẫu thuật để làm chỉ dẫn cho các bác sĩ phẫu thuật.
Tại thời điểm 5 năm và 10 năm sau phẫu thuật của bệnh nhân, không có dấu hiệu suy tim nào được nhận thấy và bệnh nhân thực hiện những hoạt động thể chất một cách bình thường.
Bản siêu âm tim gần nhất cho thấy không có bất cứ sự trở ngại nào tại khu vực phẫu thuật, hệ thống tuần hoàn máu hoạt động một cách bình thường và hai bên động mạch phổi đều phát triển tốt. Mặc dù trong thực tế vẫn chưa thể thực hiện mô phỏng trên tất cả các bệnh nhân nhưng một trong những mục tiêu được đặt ra đó là giảm thiểu thời gian mô phỏng để có thể làm điều đó khả thi trong tương lai.
Một mục tiêu khác đó là cải thiện độ chính xác của quá trình mô phỏng bằng cách sử dụng một mô phỏng theo thời gian với điều kiện biên được điều chỉnh bởi các hàm do người dùng tự định nghĩa nhằm thay đổi tốc độ và dòng chảy vào trong vòng tuần hoàn phổi.
Hy vọng rằng mô phỏng chính xác kết hợp với kĩ thuật phẫu thuật cao sẽ tăng độ hiệu quả của các giai đoạn trên và mang đến cho những bệnh nhân nhỏ tuổi một cuộc sống tốt đẹp hơn.
Nguồn: ANSYS Advantage V10I3, 2016
Làm ơn ghi rõ "Nguồn Advantech, Jsc." hoặc "Theo www.advantech.vn" nếu bạn muốn phổ biến thông tin này
- Làm ơn ghi rõ "Nguồn Advantech .,Jsc" hoặc "Theo www.advantech.vn" nếu bạn muốn phổ biến thông tin này


